Ako sa vytvára očkovacia látka proti koronavírusom a môže zastaviť pandémiu
Zdravotný Stav / / December 28, 2020

Populárna veda vydanie o tom, čo sa momentálne deje vo vede, technike a technológii.
Desiatky biotechnologických spoločností a výskumných ústavov bojujú proti pandémii s cieľom vytvoriť rôzne možnosti očkovania pre nový koronavírus SARS - CoV - 2. Zisťujeme, aké technológie sa používajú na ich vývoj, ako dlho potrvá do okamihu, keď bude možné očkovať vakcínu COVID-19, a či sa môže budúca vakcína zastaviť pandemický.
Zakaždým, keď ľudstvo čelí novej infekcii, začínajú súčasne tri rasy: liek, testovací systém a vakcína. Minulý týždeň sa začal v RuskuVedecké centrum Rospotrebnadzor začalo testovať vakcínu proti novému koronavírusu pokusy s vakcínami proti koronavírusu na zvieratách a v Spojených štátoch už na ľuďochZačína sa klinické skúšanie NIH s výskumnou vakcínou pre COVID-19. Znamená to, že víťazstvo skončilo epidémia Zavrieť?
Podľa WHO to deklarovalo asi 40 laboratórií na sveteNÁVRH krajiny COVID - 19 kandidátskych vakcín - 20. marca 2020 že vyvíjajú vakcíny proti koronavírusu. A to aj napriek tomu, že sú medzi nimi jasní vodcovia - napríklad čínska spoločnosť CanSino Biologics, ktorá získala
REKOMBINANTNÝ NOVÝ VAKCÍN KORONAVÍRUSU (VEKTOR ADENOVÍRUS TYPU 5) SCHVÁLENÝ NA KLINICKÉ SKÚŠANIE povolenie na pokusy na ľuďoch a americká moderna, ktorá ich už začala, je teraz zložitá predpovedať, ktorá spoločnosť tento závod vyhrá, a čo je najdôležitejšie, či vývoj vakcín predbehne šírenie koronavírus. Úspech v tejto rase závisí v neposlednom rade od výberu zbrane, to znamená od princípu, na ktorom je vakcína postavená.Mŕtvy vírus je zlý vírus
V školských učebniciach zvyčajne píšu, že na očkovanie sa používa zabitý alebo oslabený patogén. Ale tieto informácie sú trochu zastarané. „Inaktivovaná („ zabitá “). - Približne. N + 1.) A zoslabené (zoslabené. - Približne. N + 1.) Vakcíny boli vynájdené a zavedené v polovici minulého storočia a je ťažké ich považovať za moderné, - vysvetľuje v rozhovore s N + 1 Olgou Karpovou, vedúcou katedry virológie, biologickej fakulty, Moskovská štátna univerzita Lomonosov. - Je to drahé. Je ťažké ho prepravovať a skladovať, veľa vakcín sa dostáva na miesta, kde sú potrebné (ak hovoríme napríklad o Afrike) v stave, keď už nikoho nechráni. ““
Navyše to nie je bezpečné. Aby ste dostali vysokú dávku „zabitých“ vírus, je potrebné najskôr zaobstarať veľké množstvo obživy, čo zvyšuje požiadavky na laboratórne vybavenie. Potom to treba neutralizovať - na to používajú napríklad ultrafialové svetlo alebo formalín.
Kde je však záruka, že medzi množstvom „mŕtvych“ vírusových častíc nebude množstvo tých, ktoré by mohli spôsobiť ochorenie?
S oslabeným patogénom je to ešte zložitejšie. Teraz, aby sa oslabil, je vírus nútený mutovať a potom sa vyberú najmenej agresívne kmene. Výsledkom ale je vírus s novými vlastnosťami a nie všetky je možné vopred predvídať. Opäť, kde je záruka, že po preniknutí do tela nebude vírus ďalej mutovať a produkovať „potomstvo“ ešte viac „zla“ ako pôvodný?
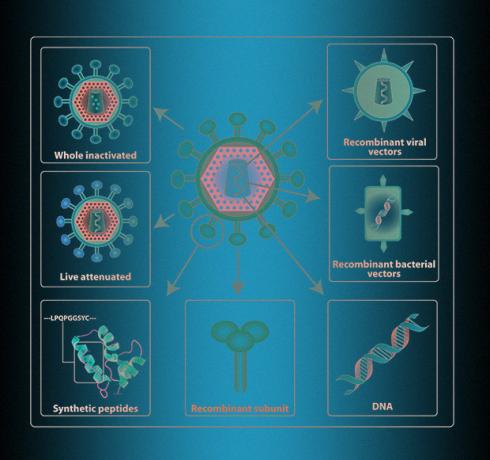
Preto sa dnes „zabité“ aj „nezabité“ vírusy zriedka používajú. Napríklad medzi modernými vakcínami proti chrípke sú „oslabené patogény“Chrípkové vakcíny novej generácie: príležitosti a výzvy v menšine - iba 2 z 18 vakcín schválených v Európe a USA do roku 2020 sú navrhnuté týmto spôsobom. Z viac ako 40 projektov vakcín proti koronavírusu je podľa tohto princípu organizovaný iba jeden - zaoberá sa ním Indický inštitút séra.
Rozdeľ a očkuj
Je to oveľa bezpečnejšie predstaviť imúnny systém nie s celým vírusom, ale s jeho samostatnou časťou. Aby ste to dosiahli, musíte zvoliť bielkovinu, pomocou ktorej bude „interná polícia“ osoby schopná presne rozpoznať vírus. Spravidla ide o povrchový proteín, pomocou ktorého patogén preniká do buniek. Potom musíte získať bunkovú kultúru na výrobu tohto proteínu v priemyselnom meradle. To sa deje pomocou genetického inžinierstva, takže sa také proteíny nazývajú geneticky upravené alebo rekombinantné.
"Verím, že vakcíny musia byť rekombinantné a nič iné," hovorí Karpova. - Navyše to musia byť vakcíny na nosičoch, to znamená, že proteíny vírusu musia byť na nejakom druhu nosiča. Faktom je, že samy o sebe (bielkoviny) nie sú imunogénne. Ak sa ako vakcína použijú proteíny s nízkou molekulovou hmotnosťou, nevytvorí sa imunity, telo na ne nebude reagovať, takže častice nosiča sú nevyhnutne potrebné.
Vedci z Moskovskej štátnej univerzity navrhujú používať vírus vírusu tabakovej mozaiky ako taký nosič.Vírus tabakovej mozaiky - „Wikipedia“ (mimochodom, toto je úplne prvý vírus objavený ľuďmi). Zvyčajne to vyzerá ako tenká tyčinka, ale pri zahriatí má tvar gule. "Je stabilný, má jedinečné adsorpčné vlastnosti, priťahuje k sebe proteíny," hovorí Karpova. „Na jeho povrch môžete umiestniť malé proteíny, samotné antigény.“ Ak pokryjete vírus tabakovej mozaiky proteínmi koronavírusu, potom sa pre telo zmení na napodobeninu vírusovej častice SARS-CoV-2. „Vírus tabakovej mozaiky,“ poznamenáva Karpova, „je účinný imunostimulant pre telo. Zároveň však vyrábame absolútne bezpečný produkt, pretože rastlinné vírusy nemôžu infikovať zvieratá vrátane ľudí. ““

Vďaka bezpečnosti rôznych metód spojených s rekombinantnými proteínmi sa stali najobľúbenejšími - najmenej tucet spoločností sa teraz pokúša získať takýto proteín pre koronavírus. Mnohé navyše používajú ďalšie nosné vírusy - napríklad adenovírusové vektory alebo dokonca upravené „živé“ vírusy osýpok a kiahní, ktoré infikujú ľudské bunky a množia sa tam spolu s proteíny koronavírusu. Tieto metódy však nie sú najrýchlejšie, pretože je nevyhnutné zaistiť in-line produkciu proteínov a vírusov v bunkových kultúrach.
Nahé gény
Krok produkcie proteínov v bunkovej kultúre možno skrátiť a urýchliť tak, že bunky tela budú samy produkovať vírusové proteíny. Vakcíny na génovú terapiu fungujú na tomto princípe - do ľudských buniek je možné vložiť „nahý“ genetický materiál - vírusovú DNA alebo RNA. DNA sa zvyčajne vstrekuje do buniek pomocou elektroporácie, to znamená, že spolu s injekciou dostane človek svetelný výboj, v dôsledku čoho sa zvýši priepustnosť bunkových membrán a vlákna DNA sa dostanú dovnútra. RNA sa dodáva pomocou lipidových vezikúl. Tak či onak, bunky začnú produkovať vírusový proteín a demonštrujú ho imunitnému systému, ktorý rozvinie imunitnú odpoveď aj pri absencii vírusu.
Táto metóda je úplne nová, na svete neexistujú vakcíny, ktoré by fungovali na tomto princípe.
Podľa WHO sa napriek tomu sedem spoločností naraz snaží proti očkovať koronavírus na základe toho. Touto cestou sa ušla americká moderátorka v očkovacích pretekoch Moderna Therapeutics. Pre seba si ho vybrali aj ďalší traja účastníci závodu z Ruska: vedecké centrum „Vector“ v Novosibirsku (podľa Rospotrebnadzora kontroluje toľko návrh vakcín súčasne a jeden z nich je založený na RNA), Biocad a Vedecké a klinické centrum pre presnú a regeneračnú medicínu v Kazaň.
„V zásade nie je také ťažké vytvoriť vakcínu,“ hovorí Albert Rizvanov, riaditeľ Centra, profesor Katedry genetiky na Ústave základnej medicíny a biológie na Kazanskej federálnej univerzite. „Génové terapeutické vakcíny sú z hľadiska vývoja najrýchlejšie, pretože stačí len na vytvorenie genetického konštruktu.“ Vakcína, na ktorej sa v centre pracuje, by mala strieľať na niekoľko cieľov naraz: do buniek sa vstrekuje reťazec DNA s niekoľkými vírusovými génmi súčasne. Výsledkom je, že bunky nebudú produkovať jeden vírusový proteín, ale niekoľko naraz.
Podľa Rizvanova môžu byť navyše DNA vakcíny vo výrobe lacnejšie ako iné. "Sme v podstate ako Space X," žartuje vedec. - Náš vývoj prototypu stojí iba pár miliónov rubľov. Prototypy sú však iba špičkou ľadovca a testovanie so živým vírusom je úplne iná objednávka. “
Obraty a triky
Akonáhle sa vakcíny transformujú z teoretického vývoja na výskumné objekty, prekážky a obmedzenia začnú rásť ako huby. A financovanie je len jedným z problémov. Podľa Karpovej Moskovská štátna univerzita už má vzorku vakcíny, ďalšie testovanie si však bude vyžadovať spoluprácu s ďalšími organizáciami. V ďalšom kroku plánujú otestovať bezpečnosť a imunogenicitu, čo sa dá urobiť medzi stenami univerzity. Ale akonáhle potrebujete vyhodnotiť účinnosť vakcíny, budete musieť pracovať s patogénom, čo je vo vzdelávacej inštitúcii zakázané.
Okrem toho sú potrebné špeciálne zvieratá. Faktom je, že bežné laboratórne myši neochorejú na všetky ľudské vírusy a obraz choroby môže byť tiež veľmi odlišný. Preto sa vakcíny často testujú na fretkách. Ak je cieľom práca s myšami, potom sú potrebné geneticky modifikované myši, ktoré niesť na svojich bunkách presne tie isté receptory, na ktoré sa koronavírus „drží“ v tele pacient. Tieto myši nie sú lacnéAce2 ÚSTAVNÝ KNOCKOUT (desať alebo dve desiatky tisíc dolárov na riadok). Je pravda, že niekedy môžete ušetriť peniaze - kúpiť iba niekoľko jedincov a chovať ich v laboratóriu - ale predlžuje sa to predklinické testovanie.
A ak budeme stále schopní vyriešiť problém financovania, potom zostáva čas neprekonateľnou ťažkosťou. Rizvanov uviedol, že vývoj vakcín zvyčajne trvá mesiace a roky. "Zriedka menej ako rok, zvyčajne viac," hovorí. Vedúca Federálnej lekárskej a biologickej agentúry (vyvíjajú vakcíny založené na rekombinantných bielkovinách) Veronika SkvortsováFMBA Ruska dostane prvé výsledky testov prototypov koronavírusových vakcín v júni 2020že hotová vakcína sa môže objaviť za 11 mesiacov.
Existuje niekoľko fáz, v ktorých je možné proces urýchliť. Najzrejmejšou z nich je vývoj. Americká spoločnosť Moderna sa ujala vedenia, pretože sa dlhodobo zaoberá tvorbou mRNA vakcín. A aby vytvorili ďalší, mali dostatok dekódovaného genómu nového vírusu. Ruské tímy z Moskvy a Kazane tiež už niekoľko rokov pracujú na svojej technológii a spoliehajú sa na výsledky testov svojich predchádzajúcich vakcín proti iným chorobám.
Ideálna by bola platforma, ktorá vám umožní rýchlo vytvoriť novú vakcínu podľa šablóny. Vedci z Moskovskej štátnej univerzity takéto plány liahnu.
„Na povrch našej častice,“ hovorí Karpova, „môžeme umiestniť proteíny niekoľkých vírusov a súčasne chrániť pred COVID-19, SARS a MERS. Dokonca si myslíme, že takýmto ohniskám môžeme v budúcnosti zabrániť. Existuje 39 koronavírusov, niektoré z nich sú blízke ľudským koronavírusom a je úplne jasné, čo to je prekonať druhovú bariéru (skákanie vírusu z netopierov na človeka). - Približne. N + 1.). Ale ak existuje vakcína ako Lego, môžeme do nej vložiť proteín nejakého vírusu, ktorý niekde vznikol. Urobíme to do dvoch mesiacov - tieto bielkoviny nahradíme alebo pridáme. Keby takáto vakcína bola k dispozícii v decembri 2019 a ľudia by boli očkovaní minimálne v Číne, nemuselo by sa to ďalej rozšíriť. ““
Ďalším stupňom je predklinické testovanie, teda práca s laboratórnymi zvieratami. Nie je to najdlhší proces, ale je možné ho vyhrať na jeho náklady v kombinácii s klinickými skúškami na ľuďoch. Moderna urobila práve to - spoločnosť sa obmedzila na rýchlu bezpečnostnú kontrolu a šla priamo k ľudskému výskumu. Je však potrebné pripomenúť, že droga, ktorú skúša, je jednou z najbezpečnejších. Pretože Moderna nepoužíva vírusy ani rekombinantné proteíny, je veľmi malá pravdepodobnosť, že dobrovoľníci budú mať vedľajšie účinky - imunitný systém jednoducho nemá na čo agresívne reagovať. Najhoršie, čo sa môže stať, je, že vakcína je neúčinná. To sa však ešte musí overiť.
Výroba vakcín však zjavne nie je obmedzujúcim stupňom. "Nie je to komplikovanejšie ako obvyklá biotechnologická výroba rekombinantných proteínov," vysvetľuje Rizvanov. Podľa neho rastlina dokáže za pár mesiacov vyrobiť milión dávok takejto vakcíny. Olga Karpova uvádza podobný odhad: tri mesiace pre milión dávok.
Potrebujete vakcínu?
Otázka, či stojí za to obmedziť klinické skúšky, je diskutabilná. Po prvé, je to sám o sebe pomalý proces. V mnohých prípadoch sa vakcína musí podať v niekoľkých fázach: ak sa vírus nerozmnožuje sám vo vnútri tela, rýchlo sa vylučuje a jeho koncentrácia je nedostatočnáPripravenosť na pandémiu vírusu vtáčej chrípky A a vývoj vakcínvyvolať závažnú imunitnú odpoveď. Preto aj jednoduché testovanie účinnosti bude trvať najmenej niekoľko mesiacov a lekári budú celý rok monitorovať bezpečnosť vakcíny pre zdravie dobrovoľníkov.
Po druhé, COVID-19 je ten pravý prípad, keď sa mnohým zdá nepraktické urýchľovať pokusy na ľuďoch.
Úmrtnosť na túto chorobu sa dnes odhaduje na niekoľko percent a je pravdepodobné, že sa táto hodnota ešte zníži, akonáhle bude zrejmé, koľko ľudí ochorením trpelo asymptomaticky. Ale vakcína, ak bude vynájdená teraz, sa bude musieť podať miliónom ľudí a dokonca aj malé vedľajšie účinky môžu mať za následok porovnateľný počet ochorení a úmrtí ako samotná infekcia. A nový koronavírus ani zďaleka nie je natoľko „nahnevaný“, aby podľa slov Rizvanova „úplne odhodil všetky bezpečnostné hľadiská“. Vedec sa domnieva, že v súčasnej situácii je najúčinnejší karanténa.
Podľa Karpovej však v blízkej budúcnosti nebude nevyhnutne potrebné očkovanie. „Nie je potrebné očkovať ľudí počas pandémie, nie je to v súlade s epidemickými pravidlami,“ vysvetľuje.
Galina Kozhevnikova, vedúca Katedry infekčných chorôb univerzity RUDN, s ňou súhlasí. „Počas epidémie sa neodporúča vôbec žiadne očkovanie, dokonca ani bežné, ktoré je zahrnuté v očkovacom pláne. Pretože neexistuje žiadna záruka, že osoba nie je v inkubačnej dobe, a ak v tomto okamihu platí vakcína, sú možné nežiaduce udalosti a znížená účinnosť vakcíny, “odpovedala na otázku Kozhevnikova N + 1.
Dodala, že sú prípady, keď je nevyhnutné zo zdravotných dôvodov núdzové očkovanie, v situáciách na život a na smrť. Napríklad počas vypuknutia antraxu vo Sverdlovsku v roku 1979 boli všetci očkovaní, boli urgentne zaočkovaní tisíce ľudí a v roku 1959 v Moskve počas prepuknutia kiahní priniesliKokorekin, Alexey Alekseevich - „Wikipedia“ z Indie od umelca Alexeyho Kokorekina.
"Ale koronavírus nie je taký príbeh." Z toho, čo sa deje, vidíme, že táto epidémia sa vyvíja podľa klasických zákonov o akútnych respiračných ochoreniach, “hovorí Kozhevnikova.
Vývojári vakcín sa tak vždy nachádzajú v nepríjemnej situácii. Aj keď neexistuje žiadny vírus, je takmer nemožné vytvoriť vakcínu. Hneď ako sa vírus objavil, ukázalo sa, že to malo byť urobené predvčerom. A keď to ustúpi, výrobcovia stratia svojich zákazníkov.
Musí sa však podať vakcína. To sa nestalo počas predchádzajúcich ohnísk koronavírusových infekcií - MERS aj SARS sa skončili príliš rýchlo a výskum stratil financovanie. Ak však vo svete nebudú od roku 2004 pozorované prípady SARS, posledný prípad MERS je datovaný rokom 2019 a nikto nemôže zaručiť, že sa ohnisko už nebude opakovať. Vakcína proti predchádzajúcim infekciám by navyše mohla poskytnúť strategickú platformu pre budúci vývoj vakcín.
Karpova poznamenáva, že aj po úpadku tejto svetlice COVID-19 je možný iný. A v takom prípade by mal mať štát pripravenú vakcínu. "Toto nie je druh vakcíny, s ktorou budú všetci ľudia očkovaní ako chrípka," hovorí. "Ale v prípade núdze s novým ohniskom by štát mal mať takúto vakcínu, ako aj testovací systém."
Prečítajte si tiež🧐
- Ako sa bude vyvíjať pandémia koronavírusu a ako sa to skončí
- Prečo sa povesť, že nový koronavírus bol chovaný v laboratóriu, mýli
- 5 dôležitých otázok o živote počas epidémie koronavírusov



